Bel ağrısının en yaygın nedenleri, başta dejeneratif-distrofik (osteokondroz, deforme spondiloz) olmak üzere omurga hastalıkları ve sırt kaslarının aşırı gerilmesidir. Ek olarak, tümörler de dahil olmak üzere karın boşluğu ve küçük pelvisin çeşitli hastalıkları, omuriliği sıkıştırarak fıtıklaşmış bir disk ile aynı semptomlara neden olabilir.
Bu tür hastaların sadece nörologlara değil, aynı zamanda jinekologlara, ortopedistlere, ürologlara ve hepsinden önemlisi, elbette bölge veya aile doktorlarına başvurmaları tesadüf değildir.
Lomber ağrının etiyolojisi ve patogenezi
Modern kavramlara göre, bel ağrısının en yaygın nedenleri şunlardır:
- omurgadaki patolojik değişiklikler, öncelikle dejeneratif-distrofik;
- kaslarda patolojik değişiklikler, çoğunlukla miyofasyal sendrom;
- karın organlarında patolojik değişiklikler;
- sinir sistemi hastalıkları.
Bel ağrısı için risk faktörleri şunlardır:
- ağır fiziksel aktivite;
- rahatsız edici çalışma duruşu;
- yaralanma;
- soğutma, taslaklar;
- alkol kötüye kullanımı;
- depresyon ve stres;
- yüksek sıcaklıklara maruz kalma (özellikle sıcak mağazalarda), radyasyon enerjisi, keskin sıcaklık dalgalanmaları, titreşim ile ilişkili meslek hastalıkları.
Bel ağrısının vertebral nedenleri arasında şunlar vardır:
- Fıtıklaşmış bir disk tarafından kökün sıkışmasından kaynaklanan kök iskemisi (diskojenik radiküler sendrom, diskojenik radikülopati);
- omurgadaki dejeneratif-distrofik değişikliklerin neden olabileceği refleks kas sendromları.
Sırt ağrısının ortaya çıkmasında belirli bir rol, yanlış duruş nedeniyle intervertebral eklem blokları ortaya çıktığında ve hareketlilikleri bozulduğunda, lomber omurganın çeşitli fonksiyonel bozuklukları tarafından oynanabilir. Bloğun üstünde ve altında bulunan eklemlerde, kas spazmına yol açan telafi edici hipermobilite gelişir.
Omurga kanalının akut kompresyon belirtileri
- perine bölgesinde uyuşukluk, bacaklarda güçsüzlük ve uyuşukluk;
- idrara çıkma ve bağırsak hareketlerinde gecikme;
- omuriliğin sıkışmasıyla, pelvik kuşak ve uzuvlarda uyuşma hissi ile değişen ağrıda bir azalma gözlenir.
Çocukluk ve ergenlik dönemindeki bel ağrısı, çoğunlukla omurganın gelişimindeki anormalliklerden kaynaklanır. Omurların kemerlerinin aşırı büyümemesi (spina bifida) yetişkinlerin %20'sinde görülür. Muayene lomber bölgede hiperpigmentasyon, doğum lekeleri, çoklu yara izleri ve hiperkeratozu ortaya çıkarır. Bazen idrar kaçırma, trofik bozukluklar, bacaklarda güçsüzlük vardır.
Lomber ağrı, lomberizasyon - lomber omurgaya göre S1 omurunun geçişi - ve sakralizasyon - L5 omurunun sakruma bağlanmasından kaynaklanabilir. Bu anomaliler, omurların enine süreçlerinin gelişiminin bireysel özellikleri nedeniyle oluşur.
nozolojik formlar
Hemen hemen tüm hastalar sırt ağrısından şikayet eder. Hastalık öncelikle hareketsiz eklemlerin (intervertebral, kosto-vertebral, lumbosakral eklemler) ve omurganın bağlarının iltihaplanması ile kendini gösterir. Yavaş yavaş, içlerinde kemikleşme gelişir, omurga elastikiyetini ve fonksiyonel hareketliliğini kaybeder, bambu çubuk gibi olur, kırılgan, kolayca yaralanır. Hastalığın belirgin klinik belirtileri aşamasında, solunum sırasında göğsün hareketliliği ve sonuç olarak akciğerlerin hayati kapasitesi önemli ölçüde azalır ve bu da bir dizi pulmonolojik hastalığın gelişimine katkıda bulunur.
Omurga tümörleri
Öncelikle omurgadan kaynaklanan ve metastatik olan iyi huylu ve kötü huylu tümörler arasında ayrım yapın. İyi huylu omurga tümörleri (osteokondrom, kondroma, hemanjiyom) bazen klinik olarak asemptomatiktir. Hemanjiom ile, küçük dış etkilerle bile (patolojik kırık) bir omurga kırığı oluşabilir.
Ağırlıklı olarak metastatik olan malign tümörler, prostat bezi, rahim, meme, akciğerler, adrenal bezler ve diğer organlardan kaynaklanır. Bu durumda ağrı, iyi huylu tümörlerden çok daha sık görülür - genellikle kalıcı, ağrılı, en ufak bir hareketle şiddetlenir, hastaları dinlenme ve uykudan mahrum bırakır. Durumun ilerleyici bir şekilde bozulması, genel tükenmede bir artış, kanda belirgin değişiklikler ile karakterizedir. Tanı için büyük önem taşıyan radyografi, bilgisayarlı tomografi, manyetik rezonans görüntülemedir.
osteoporoz
Hastalığın ana nedeni, bağımsız bir hastalık nedeniyle veya vücudun genel yaşlanmasının arka planına karşı endokrin bezlerinin işlevinde bir azalmadır. Uzun süre hormon, klorpromazin, antitüberküloz ilaçları, tetrasiklin kullanan hastalarda osteoporoz gelişebilir. Sırt ağrısına eşlik eden radikal bozukluklar, intervertebral foramenlerin deformasyonundan ve spinal (miyelopati) - küçük yaralanmalardan sonra bile radikülomedullar arterin sıkışması veya vertebra kırığı nedeniyle ortaya çıkar.
miyofasyal sendrom
Miyofasyal sendrom, sırt ağrısının ana nedenidir. Aşırı efor (ağır fiziksel efor sırasında), aşırı gerilme ve kas morlukları, çalışma sırasında fizyolojik olmayan duruş, duygusal strese tepkiler, bir bacağın kısalması ve hatta düz ayakların bir sonucu olarak ortaya çıkabilir.
Miyofasyal sendrom, genellikle komşu bölgelere yayılan, ağrıya neden olan baskı "tetik" bölgelerin (tetik noktaları) varlığı ile karakterize edilir. Miyofasiyal ağrı sendromuna ek olarak, inflamatuar kas hastalıkları - miyozit de ağrıya neden olabilir.
Lomber ağrı genellikle iç organların hastalıkları ile ortaya çıkar: mide ülseri ve duodenum ülseri, pankreatit, kolesistit, ürolitiyazis, vb. Belirgin olabilirler ve lumbago veya diskojenik lumbosakral radikülit resmini taklit edebilirler. Bununla birlikte, yansıyan ağrıyı, altta yatan hastalığın semptomlarından kaynaklanan periferik sinir sistemi hastalıklarından kaynaklananlardan ayırt etmenin mümkün olduğu açık farklılıklar da vardır.
Bel ağrısı için klinik semptomlar
Çoğu zaman, bel ağrısı 25-44 yaşlarında ortaya çıkar. Akut ağrı, kural olarak, 2-3 hafta ve bazen 2 aya kadar süren, Ve kronik - 2 aydan fazla arasında ayrım yapın.
Sıkıştırma radiküler sendromları (diskojenik radikülopati), genellikle ağır kaldırma, ani hareketler, hipotermiden sonra ani bir başlangıç ile karakterizedir. Semptomlar lezyonun konumuna bağlıdır. Sendromun kalbinde, statik ve dinamik yükler, hormonal bozukluklar, travma (omurganın mikrotravmatizasyonu dahil) tarafından kolaylaştırılan distrofik süreçlerin bir sonucu olarak ortaya çıkan fıtıklaşmış bir disk tarafından kökün sıkıştırılması vardır. Çoğu zaman, patolojik süreç, dura materden intervertebral foramenlere kadar omurilik köklerinin alanlarını içerir. Disk herniasyonuna ek olarak, kemik büyümeleri, epidural dokudaki sikatrisyel değişiklikler ve hipertrofik ligamentum flavum kök travmasında rol oynayabilir.
Üst lomber kökler (L1, L2, L3) nadiren acı çeker: tüm lomber radiküler sendromların %3'ünden fazlasını oluşturmazlar. Sıklıkla iki kez, L4 kökü etkilenir (%6), karakteristik bir klinik tabloya neden olur: uyluğun iç-alt ve ön yüzeyi boyunca hafif ağrı, alt bacağın medial yüzeyi, parestezi (uyuşma hissi, yanma, sürünen sürünmeler) bu alanda; kuadrisepsin hafif zayıflığı. Diz refleksleri devam eder ve hatta bazen artar. L5 kökü en sık etkilenir (%46). Ağrı lomber ve gluteal bölgelerde, uyluğun dış yüzeyi boyunca, alt bacağın antero-dış yüzeyinde ayağa ve III-V parmaklara kadar lokalizedir. Genellikle bacağın ön - dış yüzeyinin cildinin duyarlılığında ve III - V parmaklarının ekstansörünün gücünde bir azalma eşlik eder. Hastanın topuk üzerinde durması zordur. Uzun süreli radikülopati ile tibialis anterior kasının hipotrofisi gelişir ve S1 kökü sıklıkla etkilenir (%45). Bu durumda, alt sırttaki ağrı, uyluğun dış-arka yüzeyi, alt bacağın ve ayağın dış yüzeyi boyunca yayılır. Muayene genellikle bacağın arka-dış yüzeyinin hipaljezisini, triseps kasının gücünde ve ayak parmaklarının fleksörlerinde bir azalma olduğunu ortaya çıkarır. Bu tür hastaların parmak uçlarında durması zordur. Aşil refleksinde azalma veya kayıp vardır.
Vertebral lomber refleks sendromu
Akut ve kronik olabilir. Akut bel ağrısı (LBP) (lumbago, "lumbago"), genellikle garip hareketler nedeniyle aniden, dakikalar veya saatler içinde ortaya çıkar. Delici, ateş eden (elektrik çarpması gibi) bir ağrı, bel boyunca lokalizedir, bazen iliak bölgeye ve kalçalara yayılır, öksürme, hapşırma ile keskin bir şekilde artar, sırtüstü pozisyonda azalır, özellikle hasta rahat bir pozisyon bulursa. Lomber omurgada hareket sınırlıdır, lomber kaslar gergindir, Lasegue semptomuna genellikle iki taraflı neden olur. Böylece hasta, bacakları uzatılmış olarak sırt üstü yatar. Doktor aynı anda etkilenen bacağını diz ve kalça eklemlerinde büker. Bu ağrıya neden olmaz, çünkü bacağın bu pozisyonunda hastalıklı sinir gevşer. Daha sonra doktor, bacağını kalça-kalça ekleminde bükük bırakarak, dizinde bükmeye başlar ve böylece yoğun ağrı veren siyatik sinirde gerginliğe neden olur. Akut lumbodini genellikle 5-6 gün, bazen daha az sürer. İlk saldırı, sonrakilerden daha hızlı biter. Tekrarlayan lumbago atakları kronik PB'ye dönüşme eğilimindedir.
Atipik sırt ağrısı
Omurga veya miyofasyal sendromdaki dejeneratif-distrofik değişikliklerin neden olduğu sırt ağrısı için atipik olan bir dizi klinik semptom ayırt edilir. Bu işaretler şunları içerir:
- çocukluk ve ergenlik döneminde ağrının ortaya çıkışı;
- bel ağrısının başlamasından kısa bir süre önce sırt yaralanması;
- ateşin eşlik ettiği sırt ağrısı veya zehirlenme belirtileri;
- omurga;
- rektum, vajina, her iki bacak, kuşak ağrısı;
- bel ağrısının yeme, dışkılama, cinsel ilişki, idrara çıkma ile bağlantısı;
- sırt ağrısının arka planında ortaya çıkan nekolojik patoloji (amenore, dismenore, vajinal akıntı);
- yatay pozisyonda alt sırtta artan ağrı ve dikey pozisyonda azalma (Razdolsky'nin semptomu, omurgadaki tümör sürecinin karakteristiği);
- bir ila iki hafta boyunca sürekli artan ağrı;
- uzuvlar ve patolojik reflekslerin görünümü.
Anket yöntemleri
- lomber bölgenin dış muayenesi ve palpasyonu, skolyoz, kas gerginliği, ağrı ve tetik noktalarının tespiti;
- lomber omurgadaki hareket açıklığının belirlenmesi, kas erimesi alanları;
- nörolojik durum araştırması; gerginlik belirtilerinin belirlenmesi (Lassegh, Wasserman, Neri). [Wasserman'ın semptomunun incelenmesi: Yüzüstü pozisyonda bir hastada dizin fleksiyonu kalçada ağrıya neden olur. Neri'nin semptomunun incelenmesi: düz bacaklarla sırt üstü yatan bir hastanın başının göğsüne keskin bir şekilde bükülmesi, alt sırtta ve siyatik sinir boyunca akut ağrıya neden olur. ];
- duyarlılık durumu, refleks küresi, kas tonusu, otonomik bozukluklar (cildin şişmesi, rengindeki, sıcaklığındaki ve nemindeki değişiklikler);
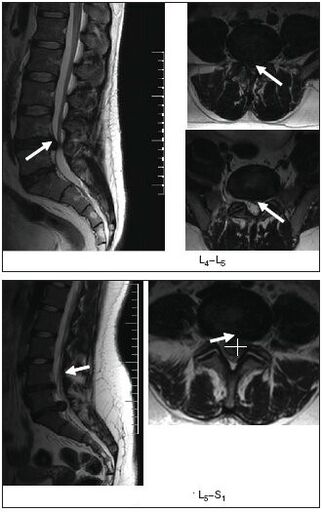
- omurganın radyografi, bilgisayarlı veya manyetik rezonans görüntülemesi.
MRI özellikle bilgilendiricidir.
- pelvik organların ultrason muayenesi;
- jinekolojik muayene;
- gerekirse ek çalışmalar yapılır: beyin omurilik sıvısı, kan ve idrar, sigmoidoskopi, kolonoskopi, gastroskopi vb.
tedavi
Akut bel ağrısı veya vertebral veya miyofasyal sendromların alevlenmesi
Farklılaşmamış tedavi. Nazik motor modu. İlk günlerde şiddetli ağrı ile yatak istirahati ve ardından omurgayı rahatlatmak için koltuk değneği üzerinde yürümek. Yatak sağlam olmalı, yatağın altına tahta bir tahta yerleştirilmelidir. Isınma için yün şal, elektrikli ısıtma yastığı, ısıtılmış kum veya tuz torbaları önerilir. Merhemlerin faydalı bir etkisi vardır: finalgon, kaplan, kapsin, diklofenak vb. , ayrıca hardal sıvaları, biber sıvaları. Eritemal dozlarda önerilen ultraviyole ışınlama, sülükler (olası kontrendikasyonlar dikkate alınarak), ağrılı bölgenin etil klorür ile sulanması.
Anestezik etki elektriksel prosedürlerle sağlanır: perkütan elektroanaljezi, sinüzoidal modülasyonlu akımlar, diadinamik akımlar, novokain ile elektroforez, vb. Refleksoloji kullanımı (akupunktur, lazer tedavisi, yakı) etkilidir; novokain ablukası, tetik noktalarının basınç masajı.
İlaç tedavisi analjezikleri, NSAID'leri; sakinleştiriciler ve/veya antidepresanlar; kas gerginliğini azaltan ilaçlar (kas gevşeticiler). Arteriyel hipotansiyon durumunda, hipotansif etkisinden dolayı tizanidin çok dikkatli reçete edilmelidir. Omurilik köklerinin şişmesinden şüpheleniliyorsa, diüretikler reçete edilir.
Ana analjezikler, ağrı şiddetlendiğinde veya tekrarlandığında hastalar tarafından sıklıkla kontrolsüz bir şekilde kullanılan NSAID'lerdir. NSAID'lerin ve analjeziklerin uzun süreli kullanımının bu tür tedavinin komplikasyon riskini artırdığı belirtilmelidir. Şu anda, geniş bir NSAID seçimi var. Omurga ağrısı çeken hastalar için, bulunabilirlik, etkinlik ve daha az yan etki olasılığı (gastrointestinal kanama, hazımsızlık) açısından, "seçici olmayan" ilaçlardan diklofenak 100-150 mg / gün tercih edilir. içeride, kas içinden, rektal olarak, topikal, ibuprofen ve ketoprofen 200 mg içinde ve topikal olarak ve "seçici" - meloksikam 7. 5-15 mg / gün içinde, nimesulid içinde 200 mg / gün.
NSAID'lerin tedavisinde yan etkiler ortaya çıkabilir: mide bulantısı, kusma, iştahsızlık, epigastrik bölgede ağrı. Olası ülserojenik etki. Bazı durumlarda gastrointestinal sistemde ülserasyon ve kanama olabilir. Ayrıca baş ağrısı, baş dönmesi, uyuşukluk, alerjik reaksiyonlar (deri döküntüsü vb. ) belirtilmektedir. Tedavi, gastrointestinal sistem, hamilelik ve emzirmedeki ülseratif süreçlerde kontrendikedir. Dispeptik semptomları önlemek ve azaltmak için, yemek sırasında veya sonrasında NSAID'lerin alınması ve süt içilmesi önerilir. Ayrıca ağrı artışı ile NSAİİ'lerin hastanın eşlik eden hastalıkları tedavi etmek için aldığı diğer ilaçlarla birlikte alınması, birçok kronik hastalığın uzun süreli tedavisinde gözlendiği gibi tedaviye uyumun azalmasına ve sonuç olarak, tedavinin yetersiz etkinliği.
Bu nedenle, modern konservatif tedavi yöntemleri, kondroprotektif, kondrostimüle edici etkiye sahip ve NSAID'lerden daha iyi bir terapötik etkiye sahip olan ilaçların zorunlu kullanımını içerir. Bu gereksinimler, hafif ila orta derecede ağrı sendromu için NSAID'lere bir alternatif olan ilaç Teraflex-Advance tarafından tam olarak karşılanmaktadır. Teraflex-Advance ilacının bir kapsülü 250 mg glukozamin sülfat, 200 mg kondroitin sülfat ve 100 mg ibuprofen içerir. . Kondroitin sülfat ve glukozamin, bağ dokusunun biyosentezinde yer alır, kıkırdak yıkımını önlemeye yardımcı olur, doku yenilenmesini uyarır. İbuprofen analjezik, antiinflamatuar, antipiretik etkilere sahiptir. Etki mekanizması, prostaglandinlerin sentezinde bir azalmaya yol açan araşidonik asit metabolizmasının ana enzimi olan siklooksijenazın (COX tip 1 ve tip 2) seçici bloke edilmesinden kaynaklanmaktadır. Teraflex-Advance preparasyonunda NSAID'lerin varlığı, eklemlerdeki hareket aralığını artırmaya ve eklemlerin ve omurganın sabah sertliğini azaltmaya yardımcı olur. Unutulmamalıdır ki, R. J. Tallarida ve diğerleri, Teraflex-Advance'da glukozamin ve ibuprofen bulunması, ikincisinin analjezik etkisine göre sinerjizm sağlar. Ayrıca glukozamin/ibuprofen kombinasyonunun analjezik etkisi ibuprofen dozunun 2. 4 katı ile sağlanır.
Ağrıyı hafiflettikten sonra, aktif maddeler kondroitin ve glukozamin içeren Teraflex'i almaya geçmek mantıklıdır. Teraflex günde 3 defa 1 kapsül alınır. ilk üç hafta boyunca ve günde 2 kez 1 kapsül. önümüzdeki üç hafta içinde.
Hastaların ezici çoğunluğunda, Teraflex alırken, ağrı sendromunun giderilmesi ve nörolojik semptomlarda azalma şeklinde olumlu bir eğilim vardır. İlaç hastalar tarafından iyi tolere edilir, alerjik belirtiler kaydedilmemiştir. Teraflex'in omurganın dejeneratif-distrofik hastalıklarında kullanımı, özellikle genç hastalarda, hem NSAID'lerle kombinasyon halinde hem de monoterapi olarak rasyoneldir. NSAID'lerle kombinasyon halinde, analjezik etki 2 kat daha hızlı gerçekleşir ve NSAID'lerin terapötik dozlarına duyulan ihtiyaç giderek azalır.
Klinik uygulamada, omurganın osteokondrozu ile ilişkili olanlar da dahil olmak üzere periferik sinir sistemi lezyonları için, nörotropik etkileri olan B vitaminleri yaygın olarak kullanılmaktadır. Geleneksel olarak, 1-2 ml vitamin B1, B6 ve B12'nin alternatif uygulama yöntemi kullanılır. günlük değişim ile kas içinden. Tedavi süresi 2-4 haftadır. Bu yöntemin dezavantajları, tedavinin etkinliğini ve sık enjeksiyon ihtiyacını azaltan küçük dozlarda ilaç kullanımını içerir.
Diskojenik radikülopati için traksiyon tedavisi kullanılır: nörolojik bir hastanede traksiyon (su altı dahil) Lokal tedaviden sonra (novokain blokajı, etil klorür ile sulama, anestezik merhemler) miyofasiyal sendrom durumunda, kaslara birkaç kez sıcak kompres uygulanır. dakika.
Vertebrojenik veya miyojenik kökenli kronik bel ağrısı
Fıtıklaşmış bir disk durumunda, tavsiye edilir:
- "halter kemeri" tipinde sert bir korse giymek;
- ani hareketlerin ve eğilimlerin ortadan kaldırılması, fiziksel aktivitenin sınırlandırılması;
- bir kas korse oluşturmak ve kas hareketliliğini geri kazanmak için fizyoterapi egzersizleri;
- masaj;
- novokain ablukası;
- Refleksoloji;
- fizyoterapi: ultrason, lazer tedavisi, ısı tedavisi;
- kas içi vitamin tedavisi (B1, B6, B12), mineral takviyeli multivitaminler;
- paroksismal ağrı için karbamazepin reçete edilir.
İlaç dışı tedaviler
Etkili konservatif tedavi araçlarının mevcudiyetine, düzinelerce tekniğin varlığına rağmen, bazı hastaların cerrahi tedaviye ihtiyacı vardır.
Cerrahi tedavi endikasyonları göreceli ve mutlak olarak ayrılmıştır. Cerrahi tedavi için mutlak bir endikasyon, devam eden tedaviye rağmen azalmayan kaudal sendromun gelişimi, sekestre fıtıklaşmış bir diskin varlığı, belirgin radiküler ağrı sendromudur. Radikülomiyeloiskeminin gelişimi de acil cerrahi müdahale gerektirir, ancak ilk 12-24 saatten sonra, bu gibi durumlarda ameliyat endikasyonları, öncelikle köklerde geri dönüşü olmayan değişikliklerin oluşması nedeniyle ve ikincisi, çoğu durumda çünkü göreceli hale gelir. Tedavi ve rehabilitasyon önlemleri sürecinde yaklaşık 6 ay içerisinde süreç geriler. Gecikmeli operasyonlarda da aynı gerileme dönemleri gözlenir.
Göreceli endikasyonlar, konservatif tedavinin etkisizliğini, tekrarlayan siyatik içerir. Konservatif tedavi süresi 3 ayı geçmemelidir. ve en az 6 hafta sürer. Akut radiküler sendrom ve konservatif tedavinin etkisizliği durumunda cerrahi yaklaşımın ilk 3 ay içinde haklı olduğu varsayılmaktadır. kökte kronik patolojik değişiklikleri önlemek için ağrı başlangıcından sonra. Göreceli bir endikasyon, ağrı bileşeninin nörolojik defisitteki bir artışla değiştiği, aşırı derecede belirgin ağrı sendromu vakalarıdır.
Fizyoterapötik prosedürlerden, proteolitik enzim karipazim ile elektroforez şu anda yaygın olarak kullanılmaktadır.
Fizik tedavi ve masajın spinal lezyonlu hastaların karmaşık tedavisinin ayrılmaz parçaları olduğu bilinmektedir. Terapötik jimnastik, vücudun genel olarak güçlendirilmesi, verimliliğin arttırılması, hareketlerin koordinasyonunun iyileştirilmesi, zindeliğin arttırılması hedeflerini takip eder. Aynı zamanda, belirli motor fonksiyonları geri kazanmayı amaçlayan özel egzersizler.




























